

Νευροσαρκοείδωση
Η νευροσαρκοείδωση είναι μια σοβαρή μορφή της σαρκοείδωσης, μιας νόσου που προκαλεί φλεγμονή σε διάφορα όργανα του σώματος. Στη νόσο αυτή δημιουργούνται μικρές φλεγμονώδεις «συσσωρεύσεις» κυττάρων (κοκκιώματα). Όταν επηρεάζεται το νευρικό σύστημα —δηλαδή ο εγκέφαλος, ο νωτιαίος μυελός ή τα νεύρα— μπορεί να εμφανιστούν διαφορετικά νευρολογικά συμπτώματα, ανάλογα με την περιοχή που προσβάλλεται. Όταν η σαρκοείδωση επηρεάζει το νευρικό σύστημα, δεν πρόκειται απλώς για μια τοπι

Dr. Γκατζώνης Στέργιος - Στυλιανός
πριν από 3 ημέρεςδιαβάστηκε 2 λεπτά


Ιδιοπαθής δυστονία
Τι είναι η ιδιοπαθής δυστονία Η ιδιοπαθής δυστονία ανήκει στις πρωτοπαθείς κινητικές διαταραχές και χαρακτηρίζεται από ακούσιες, επαναλαμβανόμενες ή παρατεταμένες μυϊκές συσπάσεις, οι οποίες οδηγούν σε στρεπτικές κινήσεις και παθολογικές στάσεις του σώματος. Το βασικό χαρακτηριστικό της είναι ότι η διαταραχή δεν οφείλεται σε πρόβλημα των μυών ή των περιφερικών νεύρων, αλλά σε δυσλειτουργία του τρόπου με τον οποίο ο εγκέφαλος οργανώνει και ρυθμίζει την κίνηση. Ο όρος «ιδιοπαθή

Dr. Γκατζώνης Στέργιος - Στυλιανός
17 Απρδιαβάστηκε 4 λεπτά

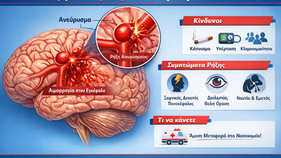
Ανεύρυσμα Εγκεφάλου: Τι είναι, πότε κινδυνεύουμε και πώς αντιμετωπίζεται
Το ανεύρυσμα εγκεφάλου είναι μία «διόγκωση» ή «φούσκα» που δημιουργείται σε κάποιο σημείο ενός αιμοφόρου αγγείου του εγκεφάλου. Σκεφτείτε το σαν ένα αδύναμο σημείο στο τοίχωμα της αρτηρίας που με την πίεση του αίματος φουσκώνει, όπως ένα μπαλόνι. 👉 Το πρόβλημα; Αν αυτό το «μπαλόνι» σπάσει, μπορεί να προκαλέσει σοβαρή αιμορραγία στον εγκέφαλο (υπαραχνοειδή αιμορραγία), που είναι επείγουσα και δυνητικά απειλητική για τη ζωή. 🔍 Πόσο συχνό είναι; Περίπου 1 στους 20 ανθρώπους μ

Dr. Γκατζώνης Στέργιος - Στυλιανός
15 Απρδιαβάστηκε 2 λεπτά





